Allergie au blé et au gluten, maladie coeliaque, intolérance non coeliaque au blé
1. Le blé
1.1. Importance alimentaire
En 9 000 ans, le blé (espèce hexaploïde, Triticum aestivum) a quitté le Croissant fertile de Mésopotamie pour devenir l’un des aliments de base de la population mondiale (Levy & Feldman, 2022). Environ 40 % de la population mondiale dépend majoritairement du blé pour son apport calorique quotidien, une proportion en augmentation (Liu et al., 2023). Riche en nutriments, facile à transporter et à conserver, le blé entre dans la composition du pain, des pâtes, de la bière et de très nombreuses préparations industrielles.
1.2. Composition du grain
Le grain de blé comprend trois parties : l’albumen (tissu de réserve, riche en amidon et en protéines), l’enveloppe (tissu de protection, riche en fibres) et l’embryon (germe). L’albumen est composé de granules d’amidon pris dans une matrice de protéines.
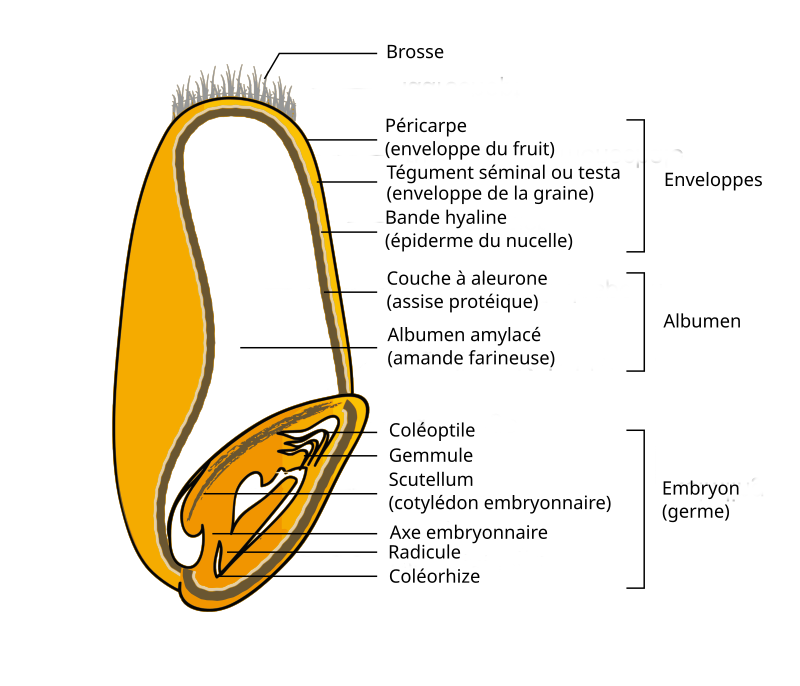
1.3. Les protéines du blé
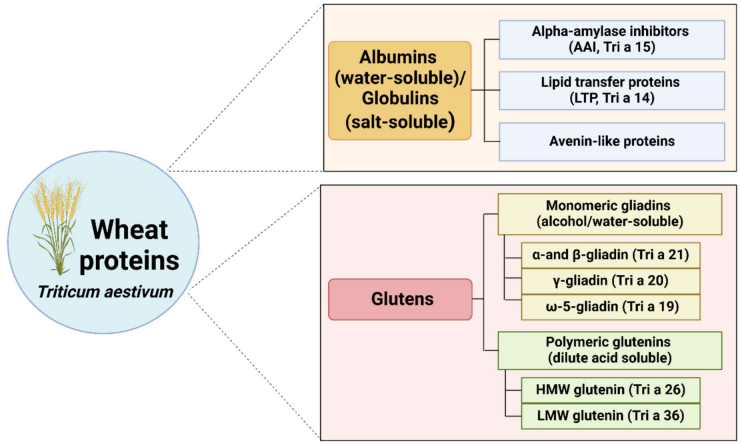
Les protéines du blé se répartissent selon leur solubilité :
Solubles dans l’eau ou l’eau salée (albumines, globulines) :
- Inhibiteurs de l’alpha-amylase (Tri a 15)
- Lipid transfer protein, LTP (Tri a 14)
- Avenin-like proteins
Solubles dans l’alcool ou les acides dilués (prolamines) :
- Gliadines : α/β-gliadine (Tri a 21), γ-gliadine (Tri a 20), ω-5-gliadine (Tri a 19)
- Gluténines : haut poids moléculaire (HMW, Tri a 26), bas poids moléculaire (LMW, Tri a 36)
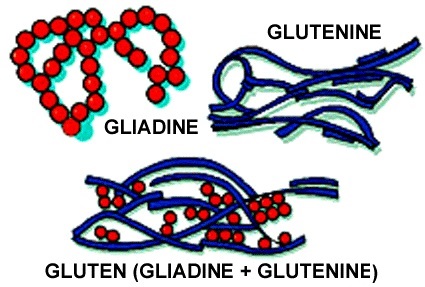
Le gluten
Du latin glu (colle). Le gluten désigne à l’échelle macroscopique le mélange des protéines de réserve (gliadines + gluténines), et à l’échelle moléculaire le réseau gélatineux formé par leur réticulation. Le gluten n’est pas présent dans le grain intact : il se forme lorsque la farine est mélangée à l’eau et pétrie, le pétrissage apporte l’énergie mécanique nécessaire aux nouvelles liaisons. Les liaisons disulfures confèrent l’élasticité ; les liaisons non covalentes la viscosité. Les gliadines extensibles et les gluténines fibreuses s’associent et apportent viscosité, plasticité, élasticité et capacité à retenir le gaz. C’est le gluten qui permet la levée du pain, en retenant les bulles de CO₂ produites par la fermentation des levures. Le gluten est présent dans toutes les céréales de la famille des Poacées, mais en médecine on s’intéresse surtout aux glutens du blé, de l’orge et du seigle. Le seitan (miànjīn), consommé en Asie orientale depuis le VIe siècle, est du gluten pur.
Solubilité et type d’allergie
Les protéines solubles dans l’eau se dispersent facilement dans l’air sous forme de poussière → allergies respiratoires (asthme du boulanger). Les protéines insolubles (gliadines, gluténines) s’agrègent et résistent à la digestion → allergies alimentaires. Ce principe explique la dissociation fréquente entre allergie respiratoire et allergie alimentaire au blé.
2. Les maladies liées au blé
Le blé est associé à trois grandes catégories de maladies (Cabanillas, 2020 ; Srisuwatchari et al., 2025) :
2.1. Maladie cœliaque (auto-immune)
Maladie auto-immune intestinale touchant environ 1 % de la population, déclenchée par l’ingestion de gluten chez des individus génétiquement prédisposés (HLA-DQ2, HLA-DQ8). Elle se manifeste par une altération progressive de la muqueuse intestinale après exposition prolongée, avec possibilité de dermatite herpétiforme associée.
Clinique : troubles du transit, douleurs abdominales, signes de malabsorption (perte de poids, carences en vitamines B12, D et fer, anémie), céphalées, troubles neurologiques.
Diagnostic : IgA totales + IgA anti-transglutaminase tissulaire (IgG anti-tTG si déficit en IgA). Si positives : biopsie intestinale recherchant atrophie villositaire, augmentation des lymphocytes intra-épithéliaux et hyperplasie des cryptes.
Prise en charge : éviction stricte du gluten. En cas de contact répété sur de longues période, le patient risque un cancer.
2.2. Allergie au blé
Réaction immunologique IgE-médiée et/ou non IgE-médiée (cf. section 3).
2.3. Sensibilité non cœliaque au blé/gluten
Maladie gastro-intestinale fonctionnelle (ie sans lésion tissulaire) se présentant comme un syndrome du côlon irritable déclenché par la consommation de blé (Barbaro et al., 2020). Initialement attribuée au gluten seul, il est désormais établi que d’autres composants du blé peuvent être en cause. Prévalence estimée à 10 % en auto-déclaration (Aziz, 2018). Le diagnostic repose sur l’exclusion de la maladie cœliaque et de l’allergie au blé, puis sur l’amélioration clinique sous régime d’éviction suivi d’une réintroduction. Il n’existe pas de biomarqueur validé.
Attention : peu de bénéfice démontré d’un régime sans gluten strict, avec risque de déséquilibre du microbiote intestinal et de carences.
3. Allergie au blé : focus
3.1. Généralités
L’allergie au blé repose sur une sensibilisation préalable suivie d’une réaction clinique. Elle fait partie du top 3 des allergies alimentaires en Europe avec le lait de vache et l’œuf. Sa prévalence augmente à l’échelle mondiale, avec une acquisition spontanée de la tolérance de plus en plus tardive (Savage et al., 2016).
Sous-types principaux (Cabanillas, 2020) :
- Allergie alimentaire immédiate « classique » (anaphylaxie)
- Asthme du boulanger (baker’s asthma)
- Anaphylaxie induite par l’exercice dépendante du blé (WDEIA)
- Eczéma de contact
- Formes non IgE-médiées (FPIES, FPIAP, FPE)
- Forme mixte : œsophagite à éosinophiles
Cofacteurs de l’anaphylaxie au blé : exercice physique (80 %), alcool (25 %), AINS (9 %), autres médicaments (Kennard et al., 2018).
A noter : Lorsque le patient est allergique à une des protéines composant le gluten, on peut parler d’allergie au gluten, et le patient doit alors suivre le même régime d’éviction que dans la maladie coeliaque. Cependant, en cas de contact, le patient risque une réaction anaphylactique.
3.2. Allergie IgE-médiée — formes cliniques
Allergie alimentaire
Survenue rapide après ingestion, réaction systémique possible sur de très faibles doses. Manifestations : urticaire, angiœdème, bronchospasme, anaphylaxie. Acquisition spontanée de la tolérance dans la majorité des cas chez l’enfant.
Histoire naturelle : dans une cohorte polonaise de 50 enfants suivie sur 18 ans, les taux de résolution sont de 20 % à 4 ans, 52 % à 8 ans, 66 % à 12 ans et 76 % à 18 ans. Le pic d’IgE spécifiques survient en médiane à 33 mois chez les enfants qui acquièrent la tolérance, contre 67 mois chez ceux dont l’allergie persiste (p = 0,001). Un pic d’IgE blé ≥ 50 kU/L est associé à une tolérance très retardée (médiane 190,5 mois) (Czaja-Bulsa & Bulsa, Allergy Asthma Proc, 2014).
Asthme du boulanger (baker’s asthma)
Asthme allergique professionnel IgE-médié, touchant les personnes exposées à la poussière de farine (boulangers, pâtissiers, céréaliers). Première allergie professionnelle en France. Incidence : 0,03 à 0,24 %. Protéine principale : alpha-amylase fongique (additif) et protéines solubles du blé. Rhinite et conjonctivite fréquemment associées (Quirce & Diaz-Perales, 2013).
Fait notable : même en cas d’asthme du boulanger, l’alpha-amylase fongique ne déclenche pas de réaction à la prise orale (voie digestive plus tolérogène (IL-10, Treg), et dégradation enzymatique pendant la digestion).
Diagnostic : interrogatoire professionnel, prick tests et/ou IgE spécifiques, test de provocation bronchique spécifique.
Diagnostic différentiel : organic dust toxic syndrome (endotoxines dans la poussière des graines).
Anaphylaxie au blé dépendante de l’exercice (WDEIA)
L’exercice physique agit comme cofacteur, parfois comme condition nécessaire aux réactions. La réaction est possible même lorsque l’activité physique précède la prise alimentaire.
Protéine principale : ω-5-gliadine (Tri a 19). Kennard et al. (2018) proposent de renommer le ce syndrome « omega-5 gliadin allergy ». L’ω-5-gliadine est aussi le principal responsable de la réactivité croisée avec le seigle et l’orge.
Prise en charge : pas d’exercice dans les 4 heures suivant la consommation de blé, pas de blé dans l’heure suivant la fin de l’exercice. Attention aux barres énergétiques contenant du blé !(Robson-Ansley & du Toit, 2010).
3.3. Allergie non IgE-médiée
Symptômes retardés, expression et sévérité variables selon la portion du tractus digestif atteinte. Formes potentiellement chroniques.
- FPIES (food protein-induced enterocolitis syndrome) : 0,3–0,7 % des enfants (Caubet & Nowak-Węgrzyn, 2011)
- FPIAP (food protein-induced allergic proctocolitis) : la plus fréquente, 2–3 % (Koletzko et al., 2012)
- FPE (food protein-induced enteropathy)
3.4. Forme mixte : œsophagite à éosinophiles (EoE)
Signes de dysfonction œsophagienne, infiltration de la muqueuse par des éosinophiles rendant la paroi épaisse et rigide. Aliments les plus fréquemment impliqués : lait (65–85 %), blé (20–37 %), œuf (10–17 %).
Diagnostic : clinique + histologie (> 15 éosinophiles par champ, > 60 éosinophiles/mm²).
4. Diagnostic de l’allergie IgE-médiée au blé
4.1. Interrogatoire
Étape fondamentale : nature et délai des symptômes, aliment en cause, cofacteurs (exercice, alcool, AINS), reproductibilité.
4.2. Prick tests (SPT)
La concentration en blé des extraits commerciaux n’est pas standardisée, ce qui limite la reproductibilité inter-centres (Majamaa et al., 1999 ; Yang et al., 2023).
D’après la revue systématique de Riggioni et al. (2023) et le PRACTALL guideline AAAAI-EAACI 2024, les prick tests avec extrait commercial de blé (seuil ≥ 3 mm) présente une sensibilité de 53 % et une spécificité de 72 % pour le diagnostic d’allergie IgE-médiée au blé.
4.3. IgE spécifiques (sIgE)
La sensibilité des IgE spécifiques blé (75–80 %) est supérieure à celle des prick tests, mais la spécificité est limitée par les sensibilisations croisées avec les pollens de graminées (Srisuwatchari et al., 2025).
4.4. Allergènes moléculaires (diagnostic moléculaire)
Quatre groupes d’allergènes moléculaires du blé sont identifiés :
Catalogue actuel (ThermoFisher/ImmunoCAP) :
- Gliadine f98 : composant du gluten, spécifique du blé, pas de réaction croisée avec les pollens de graminées. Sous-types : α, β, γ, ω.
- ω-5-gliadine (Tri a 19) : rôle majeur dans le l’anaphylaxie au blé (dédiée par l’exercice ou non). Principal responsable de la réactivité croisée avec le seigle et l’orge. Surtout utile pour les réactions chez l’adulte.
- Tri a 14 (LTP) : surtout présente dans l’enveloppe du grain (4,5 fois plus dans la farine complète que dans la farine blanche). Pas de réaction croisée avec les pollens de graminées (Palacin et al., 2007).
- Toutes ces protéines résistent à la chaleur et à la dégradation enzymatique → allergies alimentaires (et non uniquement respiratoires).
Les IgE spécifiques au blé ont une sensibilité de 72% et une spécificité de 79%. Les IgE spécifiques de l’ω-5-gliadine ont quant à elle une spécificité de 79% et une sensibilité de 78% (PRACTALL guideline AAAAI-EAACI 2024). De nouvelles cibles sont en cours d’étude, notamment au moyen des bead-based epitope assays, qui évaluent simultanément IgE, IgG4 et IgG1 dirigées contre des épitopes spécifiques des protéines du blé (Santos et al., JACI Pract, 2022) : 4 épitopes issus des ω- et γ-gliadines (ω-gld-16, ω5-gld-13, ω5-gld-11, γ-gld-21) sont les meilleurs prédicteurs d’allergie au blé : AUC 90,8%, Se 75.9%, Sp 90.5% (Srisuwatchari et al., JACI, 2024).
4.5. Test d’activation des basophiles (TAB/BAT) et test d’activation mastocytaire (MAT)
Le BAT et le MAT sont des outils prometteurs pour aider au diagnostic en réduisant le risque d’anaphylaxie lié au TPO (Srisuwatchari et al., 2025). En pratique, ces tests sont réservés à des centres spécialisés.
4.6. Test de provocation orale (TPO)
Le test de provocation orale reste le gold standard du diagnostic de l’allergie alimentaire au blé. Le protocole classique comporte l’ingestion de doses croissantes de blé, avec une surveillance médicale rapprochée.
5. Points clés
- Le blé est responsable de trois types de maladies : maladie cœliaque, allergie, et sensibilité non cœliaque au blé.
- L’allergie IgE-médiée au blé est l’une des trois premières allergies alimentaires en Europe. La tolérance s’acquiert spontanément chez la majorité des enfants, mais de plus en plus tardivement.
- L’ω-5-gliadine (Tri a 19) est le biomarqueur clé de l’anaphylaxie au blé dépendante de l’exercice.
- Le test de provocation orale reste la méthode de référence pour le diagnostic.
- Le test d’activation des basophiles et les tests épitopiques représentent des avancées prometteuses, mais ne sont pas utilisés en pratique.
- Il faut toujours rechercher les cofacteurs (exercice, alcool, AINS) à l’interrogatoire.
Bibliographie
- Aziz I. The global phenomenon of self-reported wheat sensitivity. Am J Gastroenterol. 2018;113:945-948.
- Barbaro MR, et al. Non-celiac gluten sensitivity in the context of functional gastrointestinal disorders. Nutrients. 2020;12:3735.
- Cabanillas B. Gluten-related disorders: celiac disease, wheat allergy, and nonceliac gluten sensitivity. Crit Rev Food Sci Nutr. 2020;60:2606-2621.
- Caubet JC, Nowak-Węgrzyn A. Current understanding of the immune mechanisms of food protein-induced enterocolitis syndrome. Expert Rev Clin Immunol. 2011;7:317-327.
- Caubet JC, et al. Specific IgE decision point cutoffs in children with IgE-mediated wheat allergy and a review of the literature. Int Arch Allergy Immunol. 2020;181:296-303.
- Czaja-Bulsa G, Bulsa M. The natural history of IgE mediated wheat allergy in children with dominant gastrointestinal symptoms. Allergy Asthma Clin Immunol. 2014;10:12.
- Fingerle S, et al. Wheat allergy in children and adults: diagnostic and therapeutic update. Allergol Select. 2024.
- Kennard L, et al. A multicenter evaluation of diagnosis and management of omega-5 gliadin allergy (also known as wheat-dependent exercise-induced anaphylaxis) in 132 adults. J Allergy Clin Immunol Pract. 2018;6:1892-1897.
- Koletzko S, et al. Diagnostic approach and management of cow’s-milk protein allergy in infants and children. J Pediatr Gastroenterol Nutr. 2012;55:221-229.
- Levy AA, Feldman M. Evolution and origin of bread wheat. Plant Cell. 2022;34:2549-2567.
- Liu M, et al. Allergenicity of wheat protein in diet: mechanisms, modifications and challenges. Food Res Int. 2023;169:112913.
- Majamaa H, Moisio P, Holm K, Turjanmaa K. Wheat allergy: diagnostic accuracy of skin prick and patch tests and specific IgE. Allergy. 1999;54:851-856.
- Nilsson N, et al. Wheat allergy in children evaluated with challenge and IgE antibodies to wheat components. Pediatr Allergy Immunol. 2015;26:119-125.
- Palacin A, et al. Wheat lipid transfer protein is a major allergen associated with baker’s asthma. J Allergy Clin Immunol. 2007;120:1132-1138.
- Quirce S, Diaz-Perales A. Diagnosis and management of grain-induced asthma. Allergy Asthma Immunol Res. 2013;5:348-356.
- Riggioni C, et al. Systematic review and meta-analysis on the predictive value of SPT and sIgE for food allergy diagnosis. EAACI guidelines. Allergy. 2023;78:3057-3076.
- Robson-Ansley P, du Toit G. Pathophysiology, diagnosis and management of exercise-induced anaphylaxis. Curr Opin Allergy Clin Immunol. 2010;10:312-317.
- Santos AF, Kulis MD, Sampson HA. Bringing the next generation of food allergy diagnostics into the clinic. J Allergy Clin Immunol Pract. 2022;10:1-9.
- Savage J, Sicherer S, Wood R. The natural history of food allergy. J Allergy Clin Immunol Pract. 2016;4:196-203.
- Srisuwatchari W, Kanchanapoomi K, Pacharn P. Molecular diagnosis to IgE-mediated wheat allergy and wheat-dependent exercise-induced anaphylaxis. Clin Rev Allergy Immunol. 2025;68:47.
- Srisuwatchari W, et al. Utility of epitope-specific IgE, IgG4, and IgG1 antibodies for the diagnosis of wheat allergy. J Allergy Clin Immunol. 2024;154:1249-1259.
- Visitsunthorn N, et al. A potential role of gliadin extract skin prick test in IgE-mediated wheat allergy. Asian Pac J Allergy Immunol. 2023;41:37-44.
- Yang F, et al. Positive rate of wheat allergens in the Chinese allergic population: a systematic review and meta-analysis. Sci Rep. 2023;13:10579.
- AAAAI-EAACI PRACTALL guideline: Standardizing oral food challenges — 2024 Update. Allergy. 2024.
Vous avez aimé cet article ?
Voici d'autres articles qui pourraient vous intéresser :